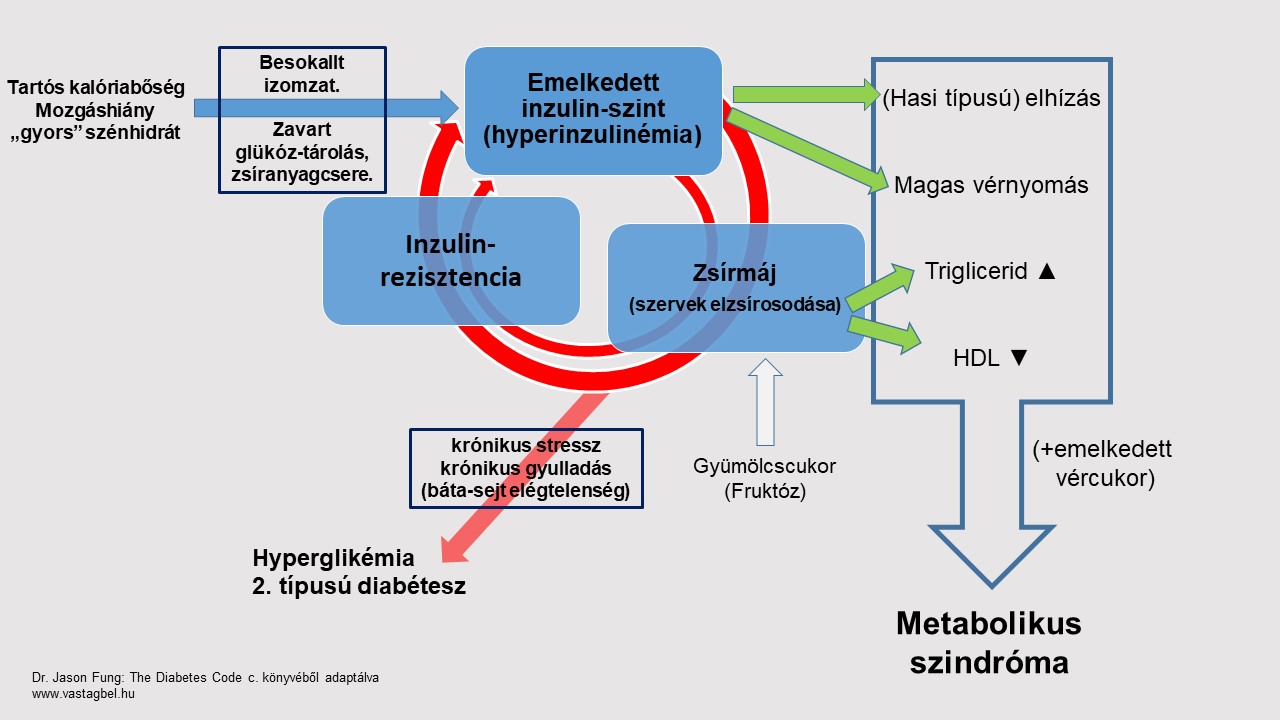
A krónikus kalóriatöbblet által okozott anyagcsere-kisiklás néhány jellegzetes, kóros eltérését nevezzük metabolikus szindrómának (szindróma = tünetcsoport). A szerteágazó tünetcsoportot már egy évszázada megfigyelték, de csak az utolsó évtizedekben kezdjük megérteni azok közös gyökerét. A probléma dermesztő mértékét, orvosi jelentőségét azonban még ma sem értékeljük kellően.
A rejtélyes kór története, tünetei
1923-ban Eskryl Kilin svéd orvos elsőként közölte, hogy a túlsúlyos betegekben gyakori a magas vérnyomás, emelkedett vércukor, és húgysav. A szerteágazó tünetek között először Gerald Reaven talált egyértelmű összefüggést, és feltételezte, hogy azok közös forrása a túl sok inzulin-hatás. Sejtése helytállónak bizonyult, ezért a kezdeti homályos "metabolikus-X szindróma" megnevezésből eltűnt az "X", és "metabolikus szindróma" terjedt el. Mai tudásunk szerint a legpontosabb elnevezése a "hyperinzulinémia - inzulinrezisztencia" szindróma lenne, de a nehézkes elnevezés nem került közforgalomba. Tudományos mérföldkőnek számít Reaven 1988-as Banting előadása, melynek címe ma is pontosan kifejezi a probléma lényegét: "Az insulin-rezisztencia szerepe az emberi betegségekben."® Azóta sokat megtudtunk az anyagcserezavar részleteiről, de az alapvetések ma is helytállóak. Az inzulin-probléma fajsúlyát azonban csak legutóbb kezdjük felismerni, és ma már látható, hogy krónikus civilizációs betegségeink nyomasztó tömege innen származtatható.
A meabolikus szindróma diagnózisához a következő kritériumokat szokták használni:
- Vérnyomás emelkedés
- Hasi típusú elhízás
- Triglicerid vérszint emelkedése
- HDL-koleszterin csökkenése
- Emelkedett éhomi vércukorszint
Ez a történetileg kialakult tünetcsomag nem túl szerencsés meghatározás, mert a probléma eredőjét (inzulinrezisztencia) nem is érinti, csak annak következményeiből válogat.
Az inzulinrezisztencia szerepe.
Mint láttuk, a metabolikus tünetcsoport, és a megzavart inzulin-hatás szoros összfüggésben állnak. Pontosabban a metabolikus zavar: a kóros inzulin-terhelés, és inzulinrezisztencia egyenes következménye. A metabolikus szindróma nem más, mint a krónikus inzulinrezisztencia problémának néhány kísérőtünete.® A metabolikus tünetcsoport megértéséhez nélkülözhetetlen. a krónikus mozgáshiány, és relatív bőség által okozott inzulinrezisztencia tanulmányozása (A továbbiak előtt mindenképpen tanácsolnék arra egy kitérőt, hacsaknem éppen onnan érkeztél ide.) Az inzulinrezisztencia-hyperinzulinémia ördögi köre (ábra: piros nyíl) felelős a metabolikus szindróma minden egyes tünetéért.® (Ábra: zöld nyilak) A következőkben sorra veszem összefüggésüket a krónikus bőséggel.
Vérnyomás emelkedés.
A hypertóniához legalább két tényező szükséges: egy provokátor, és a vese károsodása. Utóbbi nélkül a vese könnyedén kompenzál bármiféle heveny inzultust. A sós étrend például a közhiedelem ellenére (önmagában) nem okoz magas vérnyomást csak akkor, ha valami más miatt a vese (sóürítő kapacitása) már károsodott. Számos gyulladáskeltő, és autoimmun folyamat okozhat vesekárosodást,® de kiemelnék itt párat, melyek egyenesen levezethetők a krónikus kalóriabőségből.
A fruktóz jól ismert provokátora a hypertóniának.® A fruktóz közvetlenül raktározási gondot okoz (lásd: nem alkoholos zsírmáj), és a kóros húgysav-emelkedésben is főkolompos. Utóbbi önmagában is hozzájárul a magas vérnyomáshoz.® Az IR-t kísérő inzulin-terhelés fokozza szimpatikus idegrendszer aktivitását, nátrium-visszatartásra ösztökéli a vesét, és simaizom-szaporulatot okoz az érfalakban.® A metabolikus szindróma az érelmeszesedés legfőbb motorja, így évtizedek során az érfalak elmerevedése tovább súlyosbítja a hypertóniát.
Összefoglalva: a magas vérnyomás és metabolikus szindróma szorosan kapcsolódik. Az "esszenciális, primer" azaz ismeretlen eredetű hypertónia talán csak annyit jelent, hogy még nem kerestük az anyagcsere-zavart...
Hasi típusú elhízás.
Itt is kiemelném, hogy mai tudásunk szerint nem az elhízás okozza az IR-t. Ugyanakkor a krónikus kalóriabőség által hajtott zsíranyagcsere-zavar előbb-utóbb tájidegen (ektópiás) zsírlerakódásokat okoz.® Ezek típusos formája a hasüregben, zsigerek között felszaporodó háj. A fokozódó IR, és krónikus gyulladás következménye a hasi elhízás, a metabolikusan aktív hasi zsír viszont további gyulladást gerjeszt, és ez lehet az utolsó csepp a pohárban: a metabolikus szindróma cukorbetegségbe fordul. Az elhízás egészségesebb és betegítő típusairól bővebben itt mesélek.
Triglicerid, és HDL.
Az izomban kezdődő inzulinrezisztencia a májban fokozott zsírgyártást, és elzsírosodást okoz. A májból vérbe dobott lipoprotein (VLDL) felelős a triglicerid emelkedéséért. Ugyanakkor (másodlagosan) csökken a vérben keringő HDL-koleszterin mennyisége. Ezek a jellegzetes vérzsír eltérések önmagukban nem okoznak érelmeszesedést, viszont érzékenyen jelzik a háttérben lapuló anyagcsere-zavart, ami viszont idővel érelmeszesedéshez vezet. A triglicerid-emelkedést azért nem szeretjük, mert szénhidrát-intoleranciát, és inzulin-rezisztenciát jelez. A HDL sem "jó" koleszterin. Pusztán azért örülünk, ha sok kering belőle, mert ellene szól a betegítő metabolikus zavarnak.
E két laborlelet olyannyira jellemző az inzulinrezisztenciára, hogy annak diagnózisára is használható. (Lásd ott.)
A metabolikus probléma jelentősége.
A metabolikus tünetcsoport erős figyelmeztetés arra, hogy a háttérben lassan pusztító, krónikus betegségek fejlődnek. Jelentőségét ezért orvosi szempontból nem lehet eléggé komolyan venni! Amerikában ma a népesség 88%-a metabolikus beteg, és várhatóan a metabolikus szindróma valamelyik következményében fog meghalni.® A kezeletlen IR cukorbetegségbe fordulhat, mely manapság a vakság, végtagvesztés, veseelégtelenség leggyakoribb forrása. A szívtágulat, szívelégtelenség,® magas vérnyomás, agylágyulás, Alzheimer-demencia, a rákbetegség egytől-egyig szorosan kapcsolódik a metabolikus zavarhoz. Az érelmeszesedés, szívbetegség előrehaladását olyan mértékben meghatározza, hogy athero-metabolikus szindróma néven is említik.® (Motillo 2010) A májátültetések leggyakoribb forrása ma olyan zsírmáj, melyet ez a probléma okozott. Az inzulin-túlsúly nőkben policysztás ovárium (PCOS) kialakulásához vezet, de a férfiak sem lehetnek nyugodtak: az erekciós zavar leggyakoribb okáról beszélünk. A fertilitási problémák a nyugati országokban mára felszámolták a népszaporulatot...
A tartós bőség, mozgáshiány, és ezek metabolikus vonzata önmagában elegendő a nyugati egészségügy mély válságához, és teljes csődjéhez!
A metabolikus szindróma gyógyítása.
A metabolikus szindróma az inzulinrezisztencia ikertestvére, így a megoldásuk is azonos. Lásd: az inzulin-érzékenység helyreállítása.
- Araújo J, Cai J, Stevens J: Prevalence of Optimal Metabolic Health in American Adults: National Health and Nutrition Examination Survey 2009-2016. Metab Syndr Relat Disord. 2019 Feb;17(1):46-52.
- Erion KA, Corkey BE: Hyperinsulinemia: a Cause of Obesity? Curr Obes Rep. 2017; 6(2): 178–186.
- Erion KA, Corkey BE: β-Cell Failure or β-Cell Abuse? Front. Endocrinol., 13 September 2018.
- Jermendy György: Hypertonia, metabolikus szindróma, 2-es típusú diabetes. in: Magyar Hypertonia Társaság honlapja. (Hozzáférés: 2020.01.11.)
- Jeong IK: The Role of Cortisol in the Pathogenesis of the Metabolic Syndrome. Diabetes Metab J. 2012 Jun; 36(3): 207–210.
- Grundy SM: Overnutrition, ectopic lipid and the metabolic syndrome. J Investig Med. 2016 Aug;64(6):1082-6.
- Kylin E: Studien uber das Hypertonie-Hyperglykamie-hyperurikamiesyndrome. Zentralblatt fur innere Medizin. 1923;44:105–127.
- Klein AV, Kiat H: The mechanisms underlying fructose-induced hypertension: a review. J Hypertens. 2015 May; 33(5): 912–920.
- Lionetti L et al: From chronic overnutrition to insulin resistance: the role of fat-storing capacity and inflammation. Nutr Metab Cardiovasc Dis. 2009 Feb;19(2):146-52.
- Motillo S et al: The metabolic syndrome and cardiovascular risk a systematic review and meta-analysis. J Am Coll Cardiol. 2010 Sep 28;56(14):1113-32.
- Nolan CJ, Prentki M: Insulin resistance and insulin hypersecretion in the metabolic syndrome and type 2 diabetes: Time for a conceptual framework shift. Diab Vasc Dis Res. 2019 Mar;16(2):118-127.
- Reaven GM. Banting Lecture 1988. Role of insulin resistance in human disease. 1988. Nutrition. 1997;13:65. discussion 4, 6.
- Reaven GM: Metabolic Syndrome. Pathophysiology and Implications for Management of Cardiovascular Disease. 2002;106:286–288.
- Riehle C, Abel ED: Insulin Signaling and Heart Failure. Circulation Research. 2016;118:1151–1169.
- Weyer C et al: A high fasting plasma insulin concentration predicts type 2 diabetes independent of insulin resistance: evidence for a pathogenic role of relative hyperinsulinemia. Diabetes. 2000;49(12):2094–2101.
- Williams KJ, Wu X: Imbalanced insulin action in chronic over nutrition: Clinical harm, molecular mechanisms, and a way forward. 2016. Atherosclerosis, 247, 225–282.
- Yadav RL el al: Association between obesity and heart rate variability indices: an intuition toward cardiac autonomic alteration – a risk of CVD. Diabetes Metab Syndr Obes. 2017; 10: 57–64.